急性与慢性胰腺炎|慢性胰腺炎与急性胰腺炎的病因、病理改变、临床特点、并发症、处理和预后
虽然急性胰腺炎和慢性胰腺炎听起来像是同一疾病过程的短期和长期后果,但事实并非如此。这两种情况下的病理学完全不同。急性胰腺炎是一种临床综合征,它是由于活化的胰腺消化酶从导管系统逸出进入实质,导致胰腺及胰周组织过度破坏所致。与之相反,慢性胰腺炎的特点是胰腺实质组织进行性破坏,伴有慢性炎症、纤维化、导管系统狭窄和扩张,最终导致胰腺功能受损。本文就急性胰腺炎与慢性胰腺炎的病因、病理改变、临床特点、并发症、处理及预后等方面进行了讨论。
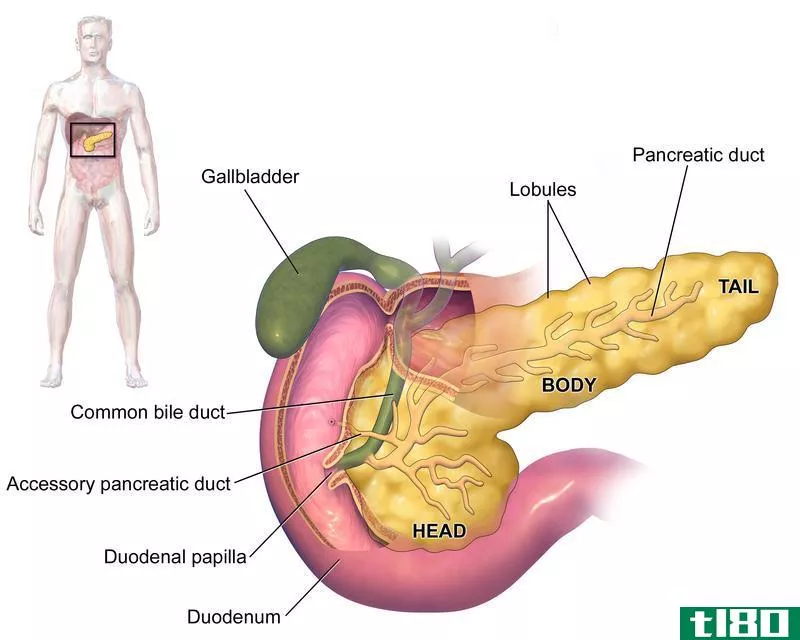
急性胰腺炎
急性胰腺炎是一种由活化酶自动消化胰腺的疾病。在25%的病例中,病因不明,但一些相关因素已被确定。发现胆道结石起主要作用。急性胰腺炎通常发生在大量饮酒后,这被发现是其对胰腺腺泡细胞的毒性作用。原发性甲状腺机能亢进症、高钙血症、高钙血症和其他原因。
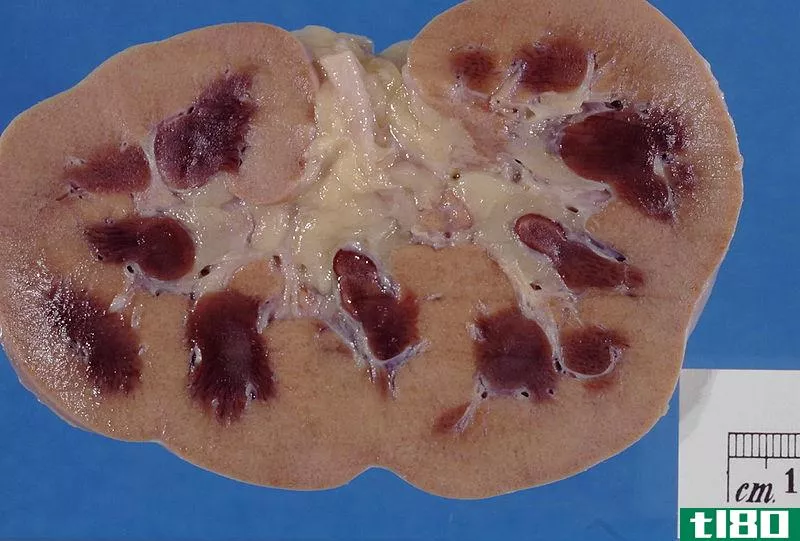
当考虑急性胰腺炎的发病机制时,酶的释放导致胰腺和胰周组织的破坏,导致急性炎症、血栓形成、出血、血管损伤和脂肪坏死。血管内容量的减少会导致休克。组织广泛坏死和出血。脂肪坏死表现为白垩白色病灶,可能钙化。在严重的情况下,胰腺脓肿可由大量液化性坏死形成。中性粒细胞是主要的炎性细胞。
临床上急性胰腺炎表现为内科急症。患者可能出现严重的上腹部疼痛,常指背部,前倾缓解,伴有呕吐和休克。血清淀粉酶立即升高,通常是正常上限的10-20倍,并在2-3天内恢复正常。72小时后,血清脂肪酶开始升高。
大多数急性胰腺炎患者在适当的支持性护理下从急性发作中恢复。严重者可出现严重并发症,如胰腺脓肿、严重出血、休克、DIC或呼吸窘迫综合征,可导致死亡。
慢性胰腺炎
它是胰腺的永久性损伤,腺体中的外分泌和内分泌功能以及形态异常。在大多数情况下,可能没有明显的诱因。其他原因包括慢性酒精中毒、胆道结石、饮食因素和复发性急性胰腺炎。
当考虑慢性胰腺炎的发病机制时,胰腺炎反复发作后,胰腺萎缩和纤维化。胰管狭窄,近端扩张,实质丢失,并被瘢痕组织替代。外分泌和内分泌功能恶化。弥漫性钙化使腺体具有坚硬的硬度。显微镜下可见淋巴细胞浸润。
临床表现为上腹部疼痛、背痛、黄疸、胰腺功能衰竭,如逐渐减轻体重、厌食、贫血、脂肪酸血症和糖尿病。
腹部平片可显示胰腺钙化。腹部超声和CT扫描、胰腺功能检查、内镜逆行胰胆管造影、血管造影和胰腺活检是慢性胰腺炎的其他有用检查。
治疗包括通过药物或外科手术治疗疼痛,通过饮食补充剂吸收障碍,必要时给予胰岛素治疗。糖尿病的并发症是对生命的主要威胁。毒品依赖是另一个问题。
| 急性胰腺炎和慢性胰腺炎有什么区别?•急性胰腺炎是一种医学急症。•两种情况的病因和发病机制不同。•在急性胰腺炎中,会出现危及生命的情况,如出血和休克,严重到足以导致死亡,但慢性胰腺炎,是一个缓慢发展的疾病过程。•急性胰腺炎在发病后1-2天内出现高水平的血清淀粉酶水平。•慢性胰腺炎会出现胰腺钙化和结构改变,但是急性胰腺炎的形态学改变是可逆的,只要有良好的支持护理。•永久性糖尿病几乎从不伴随急性胰腺炎的单一发作,但是慢性胰腺炎会导致糖尿病,患者可能不得不依赖胰岛素。 |